Kadın sağlığı konusunda ne zaman bir soruna bakacak olsak, bizi patriyarkal sistemdeki eşitsizliğin sağlık alanındaki izdüşümlerine götürüyor. Eşitsizliklerin izini sürmek, sosyal hayatta olduğundan belki biraz daha güç.

Bu yazının yazılmasına ilham veren The Guardian’da paylaşılan bir yazı oldu aslında. Yazıyı okuduğumda ilk aklıma gelen kadınların bedenlerini ne kadar az tanıdıkları ve bedenlerinde olup biten olaylara, süreçlere aslında ne kadar yabancı olduklarıydı. Habere konu olan kadının Pelvik Taban Bozukluğu vardı ve bununla ilgili ameliyat geçirdikten sonra şikayetlerinin geçmediğini ve pelvik tabanı desteklemek için konan destek ağın (vaginal mesh implant’ın) yarattığı ek rahatsızlıklar nedeniyle hayatının zorlaştığını ifade ediyordu. Bu nedenle açtığı tazminat davasında yüklü bir para almıştı. Başlangıçta ameliyata konu olan yakınmaların neler olduğunu, ameliyat kararının hangi aşamada alındığını, gerçekten isabetli olup olmadığını yazıdan öğrenemiyoruz. Ancak kadının, yeterince bilgilendirilmediği ve başlangıçta egzersiz ve rehabilitasyon programına yönlendirilmediği gibi başka şikayetleri de olunca, kadınların bedenlerinde olup bitenler ve sağlıkları konusunda daha fazla bilme ve belki baştan önlem alınabilecek durumlar hakkında bilgi edinme hakları olduğunu da düşündüm.
Kadınlar olarak başımıza gelen her şey “kader” ya da “doğal” mı sayılmalı?
Örneğin pelvik taban denilen yapıyı bedenimizde taşıdığımızı, orada neler olup bittiğini, bozukluğa uğrayan vücut yapılarımızın belirtilerinin neler olduğunu biliyor muyuz? Bildiğimiz durumlarda şikayetleri utanmak gibi nedenlerle erteliyor muyuz? Erkekler yaşlandıklarında prostat kanseri olacakları büyük olasılık iken erkenden prostatlarını aldırmayı akıllarından bile geçirmezlerken, kadınların başka biçimlerde başa çıkılabilecek riskler için neden kolayca organ kaybına maruz kalabildikleri önemli bir soru.
Öksürüp, hapşırmakla idrar kaçırmak gerçekten doğal mı karşılanmalı? Ya da menopozda vücudumuzdan artık çekilmiş olan hormonların mesela pelvik tabanı koruyucu etkilerini bildiğimiz halde menopoz “doğal” mı?
Kadınlar idrar kaçırma nedeni ile hayatları zorlaştığında bu konuda egzersiz veya rehabilitasyon gibi cerrahi dışında bir yol olduğunu biliyorlar mı veya kendilerine bu seçenek işaret ediliyor mu? İlgili cihazlara ulaşabiliyorlar mı?
Bu konudaki rakamlar, pelvik taban disfonksiyonundan kaynaklı sorunların oldukça yaygın olduğunu gösteriyor:
Hamile olmayan ve 20 yaş ve üzerinde 7924 kadının dahil edildiği bir araştırmada pelvik taban disfonksiyonu yüzde 25 oranında bulunmuş. Katılımcıların yüzde 17’sinde orta ya da ciddi idrar kaçırma (üriner inkontinans), yüzde 9,4’ünde gaita kaçırma, yüzde 2,9’unda pelvik organların dışarıya sarkması bulunmuş. Doğum yapmış kadınların yüzde 50’sinde bu durum görülebiliyor. Her dokuz kadından biri ise bu nedenle cerrahiye ihtiyaç duyuyor. Oldukça yüksek rakamlar bunlar. Üriner inkontinans yaşlanmanın doğal bir sonucu olarak değerlendirilirken 1990’dan beri toplumu etkileyen en önemli beş hastalıktan bir kabul ediliyor.
Bu durumda bozukluğa neden olan değiştirilebilir risk faktörlerini belirlemek ve yaşam tarzı değişiklikleri yapabilmek önemli bir başlangıç sayılabilir.
Risk faktörleri neler, neleri değiştirebiliriz?
Yaş: Önemli bir risk faktörü. İdrar kaçırma yaşamın ikinci on yılında yüzde 15 iken, beşinci on yılda yüzde 30’a çıkıyor. Genç ve orta yaşta öksürme, hapşırma ile idrar kaçırma (stres inkontinans) görülürken, daha yaşlı kadınlarda idrar tutamama (urge inkontinans) ve karışık tip daha fazla görülüyor.
Cinsiyet: Tahmin edebileceğimiz gibi en önemli risk faktörü cinsiyet… Kadınlarda sıklık yüzde 30 iken, erkeklerde bu oran yüzde 1,5 ila 5. Yaşla birlikte bir miktar erkeklerde de artsa bile kadınlarda genel olarak 2-3 kat daha fazla. Yaş artımı ile birlikte erkeklerde aynı yaştaki kadınlardan fazla östrojen bulunduğu düşünüldüğünde, en azından östrojen koruyuculuğuna hâlâ daha fazla sahip olduklarını düşünebiliriz. Ayrıca pelvik boşlukta rahmin bulunmaması sarkmaya neden olan bir organın da olmaması demek.
Hormonal faktörler: Üriner ve genital sistem östrojen ve progesteron etkilerine duyarlıdır. Vajina, üretra, mesane ve pelvik tabanda östrojen ve progesteron reseptörleri mevcuttur. Üriner inkontinans menopozla birlikte östrojen ve progesteronun çekilmesi ile çok artmakla birlikte, etkiler esas perimenopozda başlamaktadır. Bu dönemde ve sonrasında kullanılacak olan lokal etkili östrojen kremin semptomları oldukça düzeltici etkisi biliniyor. Ayrıca postmenopozal biyoeşdeğer hormon kullanımı da kollajen yapımının sürmesi ve taban bağ dokusunun gücü açısından önemli.
Obezite: Obezite pelvik taban kaslarında basıncı artırarak, kaslar ve sinirler üzerinde kronik bir zorlama yaparak inkontinansa neden olur. Fazla kilo ayrıca inflamasyon yaratarak da semptomlara neden olur. Obezite inkontinans riskini en az iki kat artırıyor. Erişkin dönemden sonra kilo alımı 30 kg’dan fazla ise inkontinans riski dört kat artıyor, obez kadınlarda inkontinans cerrahisinin başarı şansı da düşüyor ve hayat kalitesi bozuluyor. Yüzde 5’ten fazla kilo verenlerde inkontinans sıklığının yüzde 50 azaldığı bildirilmiş.
Sigara: Sigara hem kollajen sentezinde azalmaya neden olarak hem de yarattığı öksürük sonucu pelvik basıncı artırarak inkontinans gibi yakınmalara neden olabilir.
Beslenme: Liften fakir ve inflamatuar beslenme biçimleri kabızlığa ve inflamasyona yol açarak yakınmalara neden olabilir. D vitamini düzeyinin 30 ng/ml üzerinde olmasının da inkontinans için koruyucu olduğu bildirilmiş.
Fiziksel aktivite: Hafif ve orta düzeyde egzersizin pelvik taban kasları üzerinde olumlu etkisi vardır.
Hamilelik ve doğum: Üriner inkontinans etyolojisinde gebelik, doğum sayısı, doğum biçimi, doğum sırasında uygulanan müdahaleler, doğum komplikasyonları, gebelikte alınan kilo ve bebeğin doğum kilosu önemli faktörlerdir. Hamilelikte inkontinans sıklığının 12 kat arttığı bildirilmiş. Hamilelikteki inkontinans, doğumdan beş yıl sonraki inkontinans varlığı için belirleyici faktör olarak görünüyor. Normal doğumun sezaryen doğuma göre riski artırdığı bildiriliyor. İnkontinans oranının azaltılması için her hastaya göre doğum yönteminin seçilmesi önemlidir.
Pelvik organ sarkması (prolapsus): Pelvik taban yetmezliğinde hem inkontinans hem de organ sarkması birlikte görülebilir. Kaslar ve bağlardaki zayıflama destek görevini bozar. Hem mesane hem de rahimde aşağıya, vajinadan dışarıya doğru sarkma görülebilir.
Pelvik cerrahi: Jinekolojik cerrahilerin büyük kısmını histerektomi yani rahmin cerrahi olarak alınması oluşturur. Histerektomi sırasında pelvik taban yapıları zarar görebilir. Histerektomi sırasındaki yaralanma mekanizmaları doğum ve hamilelikle aynı olup, fasia ve bağların yaralanması sonucu oluşur. Böyle bir risk varken rahmin alınmasının basitçe bir organ kaybından fazlası olduğu göz önünde tutulmalı ve varsa rahmi koruyucu başka tedavilere önem verilmeli.
Diabetes Mellitus: Mikrovasküler ve nörolojik komplikasyonlar sonucu mesanenin sinir dokusunda ve kas aktivitesinde bozukluklar olabilir.
Ayrıca bazı ilaçlar, tekrarlayan idrar yolu enfeksiyonları, uzun süren kabızlık, depresyon diğer risk faktörleri arasında. Burada dikkat çeken konu ise çoğu risk faktörlerinin yaşam değişiklikleriyle önlenebilecek olması. Kalanlar kadınların bedenleri, uygulanacak tedaviler konusunda bilgilenmeleri ve seçimlerini bunlara göre yapmalarıyla çok ilintili.
Tedavi için nereden başlanmalı?
Kişiye uygun tedaviye karar vermek, önce ayrıntılı bir sorgulama ve ardından risk faktörlerinin değerlendirilmesi ile başlar. Karın muayenesi, perine muayenesi, nörolojik muayene, organ sarkmasını değerlendirmek önemlidir. Perine kas kuvveti değerlendirilmesi de tedavi seçenekleri ve tedavi başarısı açısından değerlidir. Bu noktada perine kas kuvvetini artırıcı egzersizlerin öğretilmesi çoğu kadın bu kasları kullanmasını bilmediği için ayrıca önem taşıyor.
İdrar tetkiki, ultrasonografi, MR, sistoskopi gibi birtakım tetkikler de tanıyı kesinleştirmeyi sağlar.
Tanısal tetkiklerden sonra risk faktörlerini gidermeye yönelik yaşam tarzı değişiklikleri oluşturulmalıdır. İnkontinanslı bireylerde stres düzeylerinin yüksek olmasından hareketle stresi azaltıcı önlemler de eklenmelidir.
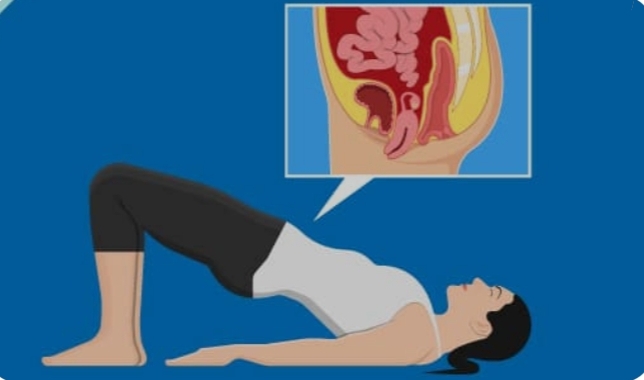 Pelvis tabanı kas egzersizleri
Pelvis tabanı kas egzersizleri
Pelvik taban kasları, üretra kapanma basıncını ve direncini artıran, pelvik kaviteyi hamak gibi sararak pelvik organlara destek veren kas gruplarıdır. Pelvik taban egzersizleri bu kasları güçlendirmeye yöneliktir. Kegel egzersizleri olarak bilinir. Bu egzersizler, inkontinans, organ prolapsusları (sarkmalar) ve cinsel disfonksiyonları azaltarak pelvik tabanın korunmasını sağlar. Aynı zamanda vajinal doğumlarda yırtık oluşma riskini de azaltır.
Araştırmalar, kadınların yaklaşık yarısının bu egzersizleri doğru yapmadıklarını bildirmektedir. Bireylere egzersizi doğru bir şekilde öğretebilmek için biofeedback terapi, vajinal kon, elektrik stimülasyonu, magnetik alan tedavisi gibi yöntemlerden yararlanılır. Bu yöntemlerden hangisinin seçileceği hastanın pelvis taban kas gücüne bağlıdır. Yapılan işlemler sonucu kas gücü değişmiyorsa veya hasta pelvik taban rehabilitasyonu için motive değilse cerrahi düşünülür.
Cerrahi girişim neden ilk seçenek değildir?
* Kadın yaşlı ise
* Uzun bir nekahat dönemi gerektirir.
* Cerrahi sonrası komplikasyonlar görülebilir.
* Sonuçlar her zaman memnun edici değildir.
* Stres inkontinansta, özellikle urge inkontinansta artış olabilir.
* Pahalıdır.
Kadın sağlığı konusunda ne zaman bir soruna bakacak olsak, bizi patriyarkal sistemdeki eşitsizliğin sağlık alanındaki izdüşümlerine götürüyor. Eşitsizliklerin izini sürmek, sosyal hayatta olduğundan belki biraz daha güç. Çünkü bilimsel ön kabullerin yansıması olan uygulamaları da bilimsel ön kabullerin devamı kabul ediyoruz. Oysa tıbbi alandaki uygulamalar patriyarkal süzgeçten ve ön yargılardan geçiyor. Yani tıbbi uygulamalara toplumsal cinsiyet eşitsizliği de damgasını vuruyor.
Pelvik taban bozukluğu konusunda da öne çıkan tedavinin neden daha pahalı ve sonuçları daha az yüz güldürücü olan cerrahi yöntem olduğu, neden bu alandaki rehabilitasyon yöntemlerinin yaygın ve ulaşılır olmadığını sorarak başlayabiliriz.
Son olarak her kadın kendi bedenini ve tedavi seçeneklerini bilme hakkına sahip olmalıdır. Ancak bundan sonra kendine en uygun tedavi seçeneğini seçmede özgür olabilir.
Kaynak
Ürojinekolojide fizik tedavi ve rehabilitasyon, Prof. Dr. Ayşe Karan, Nobel Tıp Kitabevi, 2016.